HPV σημαίνει ιός ανθρώπινου θηλώματος. Είναι μέλος της οικογένειας Papillomaviridae.
Στο πλαίσιο αυτού του συστήματος ταξινόμησης, είναι μέλος της Ομάδας Ι. είναι ένας ιός DNA διπλής έλικας. Είναι ενδιαφέρον ότι ο ιός του θηλώματος ανακαλύφθηκε το 1935 όταν ο επιστήμονας Francis Rous έδειξε ότι θα μπορούσε να προκαλέσει έναν τύπο καρκίνου του δέρματος όταν μολύνει κουνέλια μαζί του. Αυτή ήταν η πρώτη απόδειξη ότι οι ιοί θα μπορούσαν να προκαλέσουν καρκίνο στα θηλαστικά.
Οι ιοί των θηλωμάτων είναι πολύ διαφορετικοί και σχεδόν όλα τα θηλαστικά και τα πουλιά μπορούν να μολυνθούν από αυτά. Μέχρι σήμερα έχουν εντοπιστεί περισσότεροι από 100 ιοί ανθρώπινου θηλώματος (HPV). Ο ιός HPV μολύνει τόσο το δέρμα όσο και τις μεμβράνες βλέννας και δεν συμπεριφέρονται όλοι με τον ίδιο τρόπο. Μερικοί προκαλούν σοβαρές ασθένειες, ενώ άλλες συνδέονται με λιγότερο σοβαρές ή καλοήθεις ασθένειες. Οι λοιμώξεις από HPV έχουν συσχετιστεί με καρκίνο. οι ιοί έχουν προκαλέσει πάνω από 500.000 κρούσματα παγκοσμίως, αντιπροσωπεύοντας το 5% όλων των καρκίνων που διαγιγνώσκονται κάθε χρόνο.
Ο Carol λέει: Μέχρι την πρόσφατη εισαγωγή του εμβολίου HPV, πολλοί δεν γνώριζαν ότι ο ιός HPV δεν είναι ένας μόνο ιός, αλλά μια ομάδα στελεχών. Για παράδειγμα, όπως και τα σκυλιά έχουν διαφορετικές φυλές, ο HPV έχει 100+ διαφορετικά στελέχη. Διαφορετικά στελέχη του HPV μπορούν να προκαλέσουν διάφορες λοιμώξεις, μερικές είναι ενοχλητικές και μερικές είναι πιο σοβαρές. Απλώς περιγράφεται, οι λοιμώξεις από HPV θεωρούνται χαμηλού ή υψηλού κινδύνου για την υγεία ενός ατόμου. Τα είδη χαμηλού κινδύνου προκαλούν γεννητικά κονδυλώματα (EGW) και ορισμένες αλλαγές στα κύτταρα του τραχήλου και του αιδοίου. Οι τύποι λοίμωξης υψηλού κινδύνου οδηγούν σε προ-καρκινικές αλλαγές ή σε καρκίνο του τραχήλου και του αιδοίου. Οποιοσδήποτε σεξουαλικά ενεργός (που έχει κολπική, πρωκτική ή πρωκτική επαφή) διατρέχει κίνδυνο για γενετική μόλυνση από HPV.
Οι άνδρες και οι γυναίκες διατρέχουν τον ίδιο κίνδυνο λοίμωξης και εκτιμάται ότι τρεις στους τέσσερις ανθρώπους θα υποστούν μόλυνση από τον ιό HPV κατά τη διάρκεια της ζωής τους. Επειδή ο ιός HPV εξαπλώνεται μέσω άμεσης επαφής, οι άνθρωποι μολύνονται σε νεαρή ηλικία. Μόλις όμως γίνουμε σεξουαλικά ενεργός, ο κίνδυνος μόλυνσης αυξάνεται και όσο περισσότεροι συνεργάτες έχει κάποιος, τόσο πιο πιθανό είναι να πάθει τη λοίμωξη. Είναι σημαντικό να γνωρίζουμε ότι καθώς γερνάμε δεν είμαστε "έξω από το δάσος", οι ηλικιωμένοι μπορούν να παραμείνουν μολυσμένοι με τον HPV και έτσι μπορούν να το μεταδώσουν σε άλλους. Πέραν της σεξουαλικής μετάδοσης, οι διαδρομές της μετάδοσης του HPV δεν είναι απολύτως σαφείς.
Στην πραγματικότητα, ο κίνδυνος μη σεξουαλικής μετάδοσης αυτών των ιών είναι αμφιλεγόμενος. Ορισμένες μελέτες έχουν ανιχνεύσει τον HPV στα νύχια, αυξάνοντας την πιθανότητα να μεταδοθεί ο HPV με απλή επαφή χέρι-χέρι. Ωστόσο, αν και ο HPV εντοπίστηκε στα χέρια, δεν υπάρχει καμία οριστική ιατρική απόδειξη ότι μπορεί να μεταδοθεί με αυτόν τον τρόπο. Υπάρχουν κάποιες ενδείξεις που υποδηλώνουν ότι ο ιός HPV μπορεί να μεταδοθεί από τη μητέρα στο παιδί (κατακόρυφη μετάδοση) και η λοίμωξη από τον ιό HPV κατά τη βρεφική ηλικία μπορεί να οδηγήσει σε μια σπάνια κατάσταση όπου οι ακροχορδώνες εμφανίζονται στην αναπνευστική οδό (βλέπε Ερώτηση 12). Δεν είναι γνωστά πολλά για τη μετάδοση του HPV από το στόμα, ούτε για το πώς ο HPV δημιουργεί λοίμωξη στην στοματική κοιλότητα. Είναι γνωστό ότι η λοίμωξη από HPV της στοματικής κοιλότητας μπορεί να οδηγήσει σε καρκίνο της στοματικής κοιλότητας ή σε άλλες περιοχές της κεφαλής και του λαιμού. Εντούτοις, γενικά θεωρείται ότι η επαφή από το στόμα-γεννητικό όργανο είναι η κυρίαρχη μορφή μετάδοσης του HPV στην στοματική κοιλότητα. Όταν κάποιος εκτίθεται σε HPV, ο ιός συνήθως εισέρχεται μέσω μικροσκοπικών δακρύων στο δέρμα. Μετά την είσοδό του στο δέρμα, χάνει το κέλυφος (ή το καψίδιο), επιτρέποντας στο γενετικό του υλικό (DNA) να εισέλθει στον πυρήνα του ανθρώπινου ξενίζοντος κυττάρου, όπου ζει χωριστά από το DNA του κυττάρου ξενιστή.
Το ιογενές DNA μπορεί στη συνέχεια να πολλαπλασιαστεί μέσα στο ανθρώπινο κύτταρο. Αυτή η αρχική μόλυνση εμφανίζεται αρκετά συχνά. Σε μία μελέτη από το Σιάτλ, το 20% των γυναικών που εισήλθαν στο κολέγιο και συμμετείχαν σε εξέταση HPV ήταν ήδη HPV DNA θετικά στην αρχή της μελέτης. Στα πρώτα δύο χρόνια ιατρικής παρακολούθησης, το ποσοστό αυξήθηκε στο 39%, με τις πιο συχνές ιογενείς λοιμώξεις που περιλαμβάνουν HPV 16 και 18 (δύο διαφορετικούς υποτύπους του ιού HPV).
Μέχρι το τέλος της εξαετούς μελέτης, το 80% των γυναικών ήταν HPV DNA θετικό. Καθώς η μόλυνση επιμένει, τα μολυσμένα κύτταρα ωριμάζουν και γίνονται μέρος της δομής του δέρματος καθώς ο ιός αρχίζει να παράγει αντίγραφα του ίδιου του ανεξάρτητα από το μολυσμένο κύτταρο. Μόλις αρχίσει να αναδιπλασιάζεται ο HPV, είναι επίσης έτοιμος να εγκαταλείψει το μολυσμένο κύτταρο κάνοντας πρωτεΐνες που θα το επικαλύψουν σε ένα καψίδιο. Μόλις τα μολυσμένα κύτταρα φθάσουν στο πιο εξωτερικό στρώμα του δέρματος, οι θυγατέρες του ιού επανασυσκευάζονται και φεύγουν. Όταν ξεκινάει ο HPV, το κύτταρο βιώνει αλλαγές που είναι βαθιά ανώμαλες. αυτά τα κύτταρα μπορούν να ληφθούν με ένα επίχρισμα Papp ως απόδειξη μόλυνσης από HPV.
Σε αντίθεση με άλλους ιούς που μεταδίδονται σεξουαλικά, όπως ο ανθρώπινος ιός ανοσοανεπάρκειας (HIV), ο HPV δεν μεταδίδεται μέσω σπέρματος ή άλλων σωματικών υγρών. Είναι επίσης σημαντικό να γνωρίζουμε ότι οι περισσότερες γυναίκες που έχουν μολυνθεί δεν παραμένουν έτσι. στη μεγάλη πλειοψηφία των γυναικών, η μόλυνση είναι παροδική και θα εκκαθαριστεί από το ανοσοποιητικό της σύστημα. Στην πραγματικότητα, το ποσοστό των γυναικών με επίμονες λοιμώξεις κυμαίνεται από λιγότερο από 1% έως περίπου 20%. Η λοίμωξη από τον HPV είναι η πιο κοινή λοίμωξη των γεννητικών οργάνων στις Ηνωμένες Πολιτείες. Οι εκτιμήσεις τοποθετούν τον αριθμό των ατόμων που έχουν μολυνθεί από HPV στις Ηνωμένες Πολιτείες σε 20 εκατομμύρια άτομα, με περίπου το ήμισυ των ατόμων ηλικίας 15 έως 25 ετών. Μέχρι την ηλικία των 50 ετών, αναμένεται ότι έως και 80% των σεξουαλικά ενεργών γυναικών έχουν μολυνθεί με τον ιό HPV. Παρόλα αυτά, οι περισσότεροι άνθρωποι που έχουν μολυνθεί με HPV δεν έχουν συμπτώματα και έτσι δεν γνωρίζουν ότι έχουν μολυνθεί.
Σε όλο τον κόσμο, η HPV DNA-θετικότητα είναι υψηλότερη μεταξύ των γυναικών κάτω των 20 ετών, στους οποίους τα ποσοστά είναι σχεδόν τριπλάσια σε σχέση με τις γυναίκες στις ηλικίες των 40 και 50 ετών. Αυτό είναι πιθανότερο να αντικατοπτρίζει το πότε προσβάλλονται οι γυναίκες (σε νεαρή ηλικία) και η πλειοψηφία των γυναικών ξεκαθαρίζει τη μόλυνση από τη στιγμή που φθάνουν τα 50 της. Μια δεύτερη αύξηση του ποσοστού της HPV θετικότητας εμφανίζεται στις γυναίκες των 60 ετών.
Ενώ ο λόγος για αυτό δεν είναι απολύτως σαφής, μπορεί να αντικατοπτρίζει ότι ο HPV, ο οποίος ουσιαστικά "κοιμόταν" κατά τη διάρκεια της ζωής της γυναίκας, αρχίζει να αναπαράγεται αργότερα στη ζωή. Για τις γυναίκες, ο HPV είναι ο μοναδικός σημαντικότερος βιολογικός παράγοντας κινδύνου για την ανάπτυξη κονδυλωμάτων των γεννητικών οργάνων και τόσο των προκαρκινικών όσο και των καρκινικών βλαβών της γεννητικής οδού, συμπεριλαμβανομένων εκείνων που αφορούν τον τράχηλο, τον αιδοίο, τον κόλπο και τον πρωκτικό σωλήνα. Στους άντρες, ο HPV είναι ένας σημαντικός παράγοντας κινδύνου για την ανάπτυξη τόσο του καρκίνου του πρωκτού όσο και του πέους. Ο κίνδυνος καρκίνου του τραχήλου της μήτρας είναι στενά δεμένος με τον τύπο της παρουσίας HPV λοίμωξης.
Για παράδειγμα, υπάρχει περισσότερος από 400 φορές αυξημένος κίνδυνος καρκίνου του τραχήλου της μήτρας εάν ένα κορίτσι ή γυναίκα έχει HPV 16, σε σύγκριση με εκείνους που δεν έχουν μολυνθεί με HPV-16. Για να το θέσουμε σε σωστή προοπτική, ένας τέτοιος παράγοντας κινδύνου είναι πολύ μεγαλύτερος από τον καρκίνο του πνεύμονα για καπνιστές (όπου είναι 8 φορές υψηλότερος) ή με καρκίνο του μαστού για τις γυναίκες που λαμβάνουν θεραπεία ορμονικής υποκατάστασης (όπου είναι περίπου 1,3 φορές υψηλότερη ). Πέρα από την περιοχή των γεννητικών οργάνων, ο HPV συσχετίζεται με αυξημένο κίνδυνο καρκίνου που αφορά την κεφαλή και τον αυχένα, ιδιαίτερα έναν πλακώδη καρκίνο του στοματοφάρυγγα. Μία μελέτη έδειξε ότι συνολικά το 26% των όγκων ήταν θετικό για τον HPV.
Μερικά μέλη της οικογένειας HPV μπορεί επίσης να προκαλέσει κονδυλώματα του σώματος. Αυτοί στην περιοχή των γεννητικών οργάνων ονομάζονται κονδυλώματα acuminata ή αφροδίσια κονδυλώματα. Αυτοί που βρίσκονται στα πέλματα του ποδιού κάποιου ονομάζονται πελματιαία κονδυλώματα. αυτοί στο πρόσωπο ονομάζονται επίπεδες κονδυλωμάτων. Τα κονδυλώματα μπορούν επίσης να σχηματιστούν οπουδήποτε στην αναπνευστική οδό, από τον λάρυγγα στους πνεύμονες. Αυτή η πολύ σπάνια κατάσταση στους πνεύμονες είναι γνωστή ως αναπνευστική παλμιλωμάτωση και μπορεί να προκαλέσει δυσκολία στην αναπνοή, η οποία σε ορισμένες περιπτώσεις μπορεί να είναι θανατηφόρα. Το 1-3% των ανθρώπων με αυτό συνήθως πεθαίνουν από αυτό.
Η ασθένεια συνήθως αποκτάται κατά τη γέννηση και μπορεί να απαιτεί χειρουργική επέμβαση για τη διαχείρισή της. Μια άλλη HPV ασθένεια του δέρματος ονομάζεται epidermodysplasia verruciformis, όπου σχηματίζονται πτυχωτά έμπλαστρα πάνω στο δέρμα, ιδιαίτερα στα χέρια και τα πόδια. μπορεί να είναι τόσο μη καρκινικά όσο και καρκινικά. Θα ασχοληθούμε με τις πιο σοβαρές ασθένειες που σχετίζονται με τον HPV με περισσότερες λεπτομέρειες αργότερα.
Βασικά, μια περιοχή δέρματος που εκτίθεται σε μια περιοχή μολυσμένου δέρματος μπορεί να οδηγήσει σε μόλυνση. Στις γυναίκες, ο αιδοίο, ο κόλπος και ο τράχηλος είναι στόχοι μόλυνσης από τον HPV. Ένας τρόπος για να το σκεφτείτε είναι να φανταστείτε τις ασθένειες σε μια σκάλα με βήματα που ανεβαίνουν σε μια προσγείωση και στη συνέχεια πάλι κάτω. Σε αυτή την εικόνα, το χαμηλότερο βήμα της μόλυνσης από HPV είναι οι κονδυλώματα των γεννητικών οργάνων, που προκαλούνται από μία ομάδα των στελεχών του ιού. Μια διαφορετική ομάδα στελεχών προκαλεί προ-καρκίνο καταστάσεις στο επόμενο βήμα: CIN στον τράχηλο, VIN του αιδοίου, και VAIN στον κόλπο. Ο τράχηλος και ο αιδοίο έχουν διαφορετικούς βαθμούς προκαρκίνησης.
Επειδή η αναφορά του καρκίνου μπορεί να εμποδίσει την ακοή και να σταματήσει τη μάθηση, είναι σημαντικό να καταλάβουμε ότι αυτός ο προκαρκίνος δεν είναι καρκίνος και δεν είναι απαραίτητα καρκίνος. Οι όροι που περιγράφουν τον αυχενικό μεταβολισμό από το χαμηλό στο υψηλό είναι: "ASCUS" (Atypical Squamous Cells of undetermined Significance), "LSIL" (χαμηλού βαθμού ενδοεπιθηλιακή βλάβη) = "CIN 1" (τραχηλικό ενδοεπιθηλιακό Στο επόμενο βήμα, περισσότερος ιστός της περιοχής καταλαμβάνεται από ανώμαλα κύτταρα. Στον τράχηλο, το "HSIL" (Υψηλή βαθμιδωτή ενδοεπιθηλιακή βλάβη) = το CIN 2 ή 3. Στον αιδοίο, είναι VIN 2 ή 3. Στον κόλπο, η VAIN (κολπική ενδοεπιθηλιακή νεοπλασία) δεν βαθμολογείται. Ο καρκίνος του τραχήλου της μήτρας, του αιδοίου ή του κόλπου είναι στο πρώτο βήμα. Το CIN 3 και το VIN 3 που είναι καρκίνωμα in situ (καρκίνο στη θέση του) είναι επίσης σε αυτήν την ομάδα.
Ο καρκίνος του κόλπου είναι ένας σπάνιος τύπος καρκίνου. Ακριβώς όπως ανεβαίνουν τα βήματα, μπορούν επίσης να κατεβαίνουν πριν φτάσουν στο επόμενο υψηλότερο βήμα. Οι τακτικές εξετάσεις και τα βοηθήματα παρακολούθησης βοηθούν τις ασθένειες να κινούνται προς τα κάτω πολύ πριν από την επίτευξη του κορυφαίου βήματος σε αυτή τη σκάλα. Ο ιός μολύνει τα κύτταρα του δέρματος, που ονομάζονται κερατινοκύτταρα, και αναλαμβάνει τη διαδικασία αντιγραφής αυτών των κυττάρων σε πολλές περιπτώσεις. Μόλις ο ιός είναι παρών, ένα άτομο μπορεί να μολύνει άλλους.
Οι τύποι HPV υψηλού κινδύνου όπως οι HPV 16 και 18 κωδικοποιούν πρόωρες πρωτεΐνες γνωστές ως E6 και E7, οι οποίες προάγουν την ανάπτυξη των όγκων και καθίστανται κακοήθεις / καρκινικές. Ως εκ τούτου, είναι γνωστά ως ογκογονίδια. Αυτές οι πρωτεΐνες λειτουργούν παρεμποδίζοντας τα γονίδια που καταστέλλουν τους όγκους από την ανάπτυξη ή την ανάπτυξη. Μία από τις πρωτεΐνες που μπλοκάρουν αυτά τα ογκογόνα είναι γνωστή ως ρ53. Η πρωτεΐνη p53 αποτελεί μέρος μιας σημαντικής οδού για την εξάλειψη των κυττάρων των οποίων το DNA έχει υποστεί βλάβη. Μόλις ενεργοποιηθεί η διαδρομή, οδηγεί το κύτταρο σε φυσικό θάνατο ή απόπτωση. Το τελικό αποτέλεσμα είναι ότι όταν δεσμεύεται η ρ53, η οποία στην περίπτωση του HPV οφείλεται στη δράση των Ε6 και Ε7, τα κύτταρα σώζονται από το θάνατο φυσικά, μια διαδικασία που ονομάζεται αθανατοποίηση.
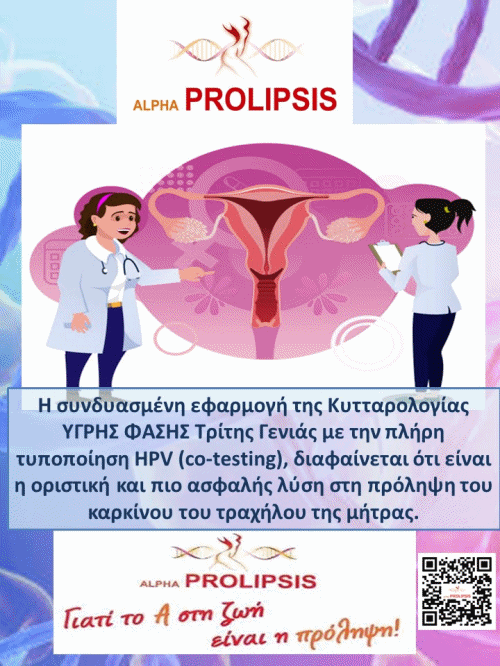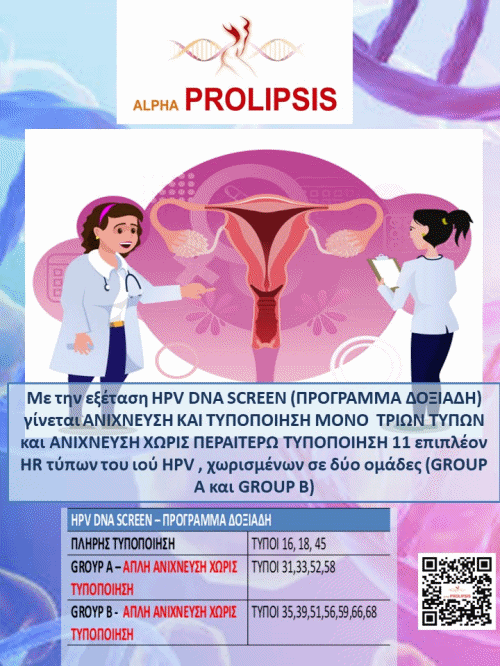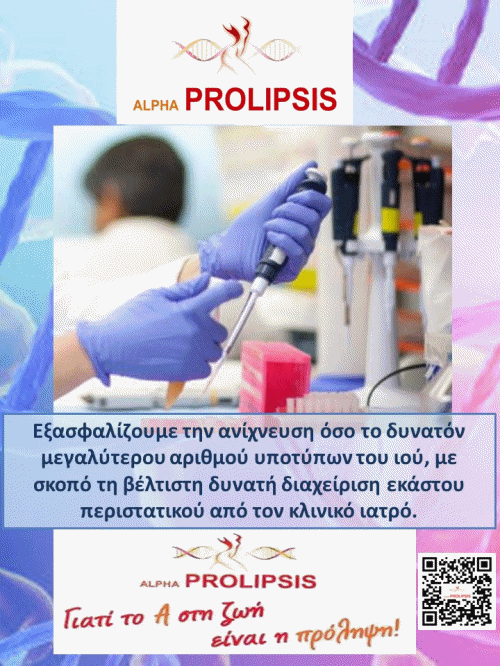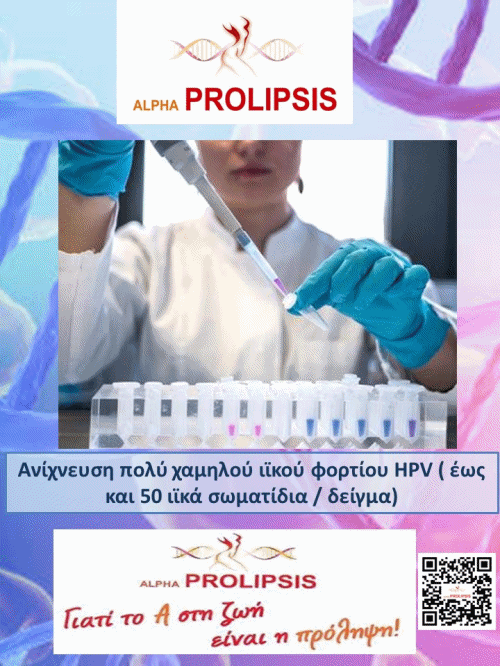
Επειδή υπάρχουν πολλά στελέχη του HPV, συχνά ταξινομούνται με βάση το αν είναι ένας παράγοντας χαμηλού ή υψηλού κινδύνου για την πρόκληση ασθενειών, ιδιαίτερα του καρκίνου. Τύποι υψηλού κινδύνου Οι τύποι HPV περιλαμβάνουν τα 16, 18, 31, 33, 35, 39, 45, 51, 52,56, 58, 59, 68, 73 και 82. Από αυτούς, οι HPV 16 και 18 είναι οι πιο συχνές λοιμώξεις που έχουν βρεθεί ότι προκαλούν καρκίνο. Ο HPV 16 σχετίζεται με περισσότερους από τους μισούς καρκίνους του τραχήλου της μήτρας παγκοσμίως και ο HPV 18 σχετίζεται με έως και 12% των περιπτώσεων.
Χαρακτηριστικά χαμηλού κινδύνου Οι τύποι HPV χαμηλού κινδύνου, συμπεριλαμβανομένων των υποτύπων HPV, είναι 6, 11, 40, 42, 43, 44, 54, 61, 70, 72, 81 και CP6108. Σε γυναίκες, αυτοί οι ιοί συσχετίζονται συχνά με μη φυσιολογικές μεταβολές από το Pap και άλλα εξωτερικά κονδυλώματα των γεννητικών οργάνων. Για τις γυναίκες, το τεστ Παπανικολάου ή το επίχρισμα Papanicolaou (Pap smear) επιτρέπει στον πάροχο υγειονομικής περίθαλψης να ελέγξει για αλλαγές στον τράχηλο, οι οποίες μπορεί να σχετίζονται με μια λοίμωξη με τον HPV. Ωστόσο, η δοκιμασία Pap δεν θα σας πει εάν οι αλλαγές του τραχήλου της μήτρας σημαίνουν ότι έχετε μια λοίμωξη από τον HPV. Γνωρίζουμε ότι ο καρκίνος του τραχήλου της μήτρας προέρχεται από τις προ-καρκινικές αλλαγές και ότι διαρκεί κατά μέσο όρο 10 χρόνια για να αναπτυχθεί ο καρκίνος του τραχήλου από μια ανώμαλη βλάβη (ή αυχενική ενδοεπιθηλιακή νεοπλασία [CIN]). Ότι η διαδικασία αυτή διαρκεί τόσο πολύ επιτρέπει στους γιατρούς σας να ελέγχουν για ύποπτες αλλαγές πριν έχουν την ευκαιρία να γίνουν καρκινικές. Αυτό είναι γνωστό και ως screening, διότι με την αλίευση αυτών των αλλαγών σε μια πρώιμη φάση, μπορούμε να σταματήσουμε η καρκινική διαδικασία να επιτραπεί να συνεχιστεί.
Το τεστ Παπανικολάου γίνεται όταν ο γιατρός τοποθετεί ένα ειδικό όργανο που ονομάζεται speculum στον κόλπο και το ανοίγει για να δει τον τράχηλο. Μόλις απεικονιστεί ένα σπάτουλα και / ή μια βούρτσα χρησιμοποιείται για να πάρει κύτταρα από μέσα και γύρω από τον τράχηλο. Αυτά τα κύτταρα τοποθετούνται σε γυάλινη πλάκα για εξέταση.
Για τους άνδρες, ο έλεγχος των γεννητικών HPV γίνεται με οπτική επιθεώρηση για κονδυλώματα. Ωστόσο, οι HIV-θετικοί άντρες που έχουν χαμηλές μετρήσεις ανοσοκυττάρων (γνωστές ως CD-4 μετρήσεις) ή ανοσοκατασταλμένοι άνδρες είναι πιο πιθανό να λάβουν σχετιζόμενες με τον HPV πάσχοντες, συμπεριλαμβανομένου του καρκίνου του πέους και του πρωκτού. Οι στατιστικές αναφέρουν ότι οι ομοφυλόφιλοι και οι αμφιφυλόφιλοι είναι 17 φορές πιο πιθανό να αναπτύξουν ασθένειες που σχετίζονται με τον HPV. Για αυτούς τους άνδρες που βρίσκονται σε κίνδυνο, τα πρωκτικά Pap smears υποστηρίζονται από ορισμένους ειδικούς, αν και δεν υποστηρίζονται από το CDC. Άνδρες ή γυναίκες που διατρέχουν υψηλό κίνδυνο πρωκτικού καρκίνου μπορεί να συνιστούν να υποβληθούν και σε πρωκτική ανίχνευση Παπανικολάου. Τα μη φυσιολογικά κύτταρα σε αυτές τις δοκιμασίες διαλογής ενδέχεται να υποδηλώνουν την ανάγκη για περαιτέρω δοκιμές και έρευνες για να αποκλείσουν σοβαρές υποκείμενες ασθένειες. Θα το αγγίξουμε αργότερα στο βιβλίο.
Υπάρχει επίσης μια εξειδικευμένη δοκιμή που ελέγχει το DNA του HPV, το γενετικό υλικό του ίδιου του ιού. Μπορεί να υποδειχθεί ως δοκιμασία παρακολούθησης αν επιστρέψει ένα τεστ Παπανικολάου με ορισμένους τύπους μη φυσιολογικών αποτελεσμάτων. Η εξέταση HPV DNA μπορεί να καθορίσει εάν ένας τύπος HPV υψηλού κινδύνου προκάλεσε την ανώμαλη δοκιμασία Papp. Οι γυναίκες με φυσιολογικό τεστ Παπανικολάου και χωρίς μόλυνση με HPV έχουν πολύ χαμηλό κίνδυνο εμφάνισης καρκίνου του τραχήλου της μήτρας. Ωστόσο, αυτές οι γυναίκες με μη φυσιολογικό τεστ Παπανικολάου και με θετικό τεστ HPV διατρέχουν κίνδυνο να αναπτύξουν καρκίνο του τραχήλου της μήτρας κατά 6% ή και περισσότερο, συνεπώς δικαιολογούν περαιτέρω διερεύνηση και παρακολούθηση. Το τεστ HPV DNA είναι επί του παρόντος εγκεκριμένο από το FDA ως δοκιμή διαλογής μαζί με το τεστ Παπανικολάου σε γυναίκες ηλικίας άνω των 30. Ωστόσο, δεν υποκαθιστά τις τακτικές εξετάσεις Παπανικολάου ούτε προορίζεται ως μαζική προληπτική εξέταση για γυναίκες κάτω των 30 ετών.
Τα Ιατρικά Εργαστήρια ALPHA PROLIPSIS συμμετέχουν στο Πρόγραμμα “Σπύρος Δοξιάδης”
Προληπτικές Διαγνωστικές Εξετάσεις για τον Καρκίνο του Τραχήλου της Μήτρας
Με ιδιαίτερη χαρά σας ενημερώνουμε ότι τα Ιατρικά Εργαστήρια ALPHA PROLIPSIS συμμετέχoυν στην υλοποίηση της δράσης «Προληπτικές Διαγνωστικές Εξετάσεις για τον Καρκίνο του Τραχήλου της Μήτρας» στο πλαίσιο του Προγράμματος Πρόληψης της Δημόσιας Υγείας «ΣΠΥΡΟΣ ΔΟΞΙΑΔΗΣ».
Στόχος της Δράσης είναι η δωρεάν διενέργεια προληπτικών εξετάσεων για τον έγκαιρο εντοπισμό και αντιμετώπιση του καρκίνου του τραχήλου της μήτρας, η βελτίωση των δεικτών ίασης αυτού και συνακόλουθα η μείωση του δείκτη θνητότητας της νόσου καθώς και η αναβάθμιση της ποιότητας των παρεχόμενων Υπηρεσιών Υγείας και της ζωής των γυναικών.
Tα Ιατρικά Εργαστήρια ALPHA PROLIPSIS πληρώντας τις προδιαγραφές που έχουν τεθεί στην Πρόσκληση, συμμετέχει ως Ιδιωτικό Διαγνωστικό Εργαστήριο για την Ανάλυση με τη μέθοδο HPV-DNA TEST και τη λήψη και εξέταση Τεστ Παπνικολάου .
- Διαπιστευμένα κυτταρολογικά εργαστήρια κατά ISO 15189:2012.
- Είμαστε συμβεβλημένοι με τον ΕΟΠΥΥ.
- Άμεση έκδοση αποτελεσμάτων -Αποστολή online αποτελεσμάτων.
- Τηρούμε πλήρες αρχείο πλακιδίων σε βάθος 10ετίας.
- Εφαρμόζουμε προγράμματα εσωτερικού και εξωτερικού ελέγχου ποιότητας
- 24ωρη εξυπηρέτηση πελατών από άριστα εκπαιδευμένο προσωπικό.
- Διάγνωση εκάστου περιστατικού από 3 γιατρούς.
- Διαθέτουμε μηχανήματα τελευταίας τεχνολογίας.
- Διαθέτουμε διεθνές πιστοποιητικό διαπίστευσης κατά ISO 15189:2012
- Άμεση εξυπηρέτηση πελατών από άριστα εκπαιδευμένο προσωπικό
- Απάντηση με εικόνες από αντιπροσωπευτικές θέσεις
- Σχολιασμός εικόνων από ειδικούς κυτταρολόγους
- Κυτταρολογία Υγρής Φάσης Τρίτης Γενιάς
- Διαγνωστική Ταξινόμηση σύμφωνα με το Σύστημα Bethesda 2014
- Παραλαβή δειγμάτων από τον χώρο σας με δική μας χρέωση
- Online αποστολή απαντήσεων μέσω ειδικά σχεδιασμένης πλατφόρμας
Το δίκτυο διαπιστευμένων ιατρικών εργαστηρίων Alpha Prolipsis παρέχει υψηλού επιπέδου ιατρικές υπηρεσίες κατατάσσοντας τα εργαστήριά μας στην κορυφή. Αυτό συμβαίνει γιατί:
1. Τα διαγνωστικά εργαστήρια – πολυϊατρεία ALPHAPROLIPSIS παρέχουν υψηλού επιπέδου ιατρικές υπηρεσίες καθώς είναι απόλυτα εκσυγχρονισμένα και εξοπλισμένα με μηχανήματα τελευταίας τεχνολογίας και διαθέτουν έμπειρο και εξειδικευμένο ιατρικό προσωπικό.
2. Το προσωπικό του δικτύου μας εκπαιδεύεται συστηματικά και διευθύνεται από επιστήμονες διεθνούς κύρους και μεγάλης εμπειρίας.
3. Τα εργαστήριά μας διαθέτουν άνετους εργονομικά σχεδιασμένους χώρους που εξασφαλίζουν την ασφάλεια ασθενών και επισκεπτών σύμφωνα με τις πιο αυστηρές υγειονομικές προδιαγραφές
4.Τα ιατρικά μας Εργαστήρια εφαρμόζουν Σύστημα Διαχείρισης Ποιότητας κατά ELOT EN ISO 15189:2012.
ΕΠΙΚΟΙΝΩΝΕΙΣΤΕ ΜΑΖΙ ΜΑΣ ΣΤΟ 2109756566 ΓΙΑ ΝΑ ΚΛΕΙΣΕΤΕ ΡΑΝΤΕΒΟΥ
ΙΑΤΡΙΚΑ ΕΡΓΑΣΤΗΡΙΑ ALPHA PROLIPSIS - ΛΕΩΦΟΡΟΣ ΒΟΥΛΙΑΓΜΕΝΗΣ 237 ΔΑΦΝΗ
Ενημερωθείτε για τις προσφορές του Κυτταρολογικού Κέντρου ΑLPHA PROLIPSIS στο τηλ 2106980565 και κλείστε online το δικό σας ραντεβού